Цервицит – распространенное заболевание внутренних половых органов женщины. Оно формируется как ответ иммунной системы на разрушительную деятельность патогенной микрофлоры и повреждения клеток в области шейки матки.
Если воспаление охватывает внешнюю часть шейки, речь идет об экзоцервитите; при локализации проблемы в самом канале диагностируют эндоцервицит.
Признаки цервицита
Воспаление канала или внешней части шейки матки может проявлять себя следующими симптомами:
- обильные слизистые или гнойные выделения (мутные, желтоватые, пенистые, с примесью крови), усиливающиеся после менструации;
- тупая боль внизу живота и в зоне крестца (появляется при распространении воспаления на окружающие ткани);
- болезненный половой акт.
При цервиците иногда появляются раздражение и зуд половых органов, которые вызываются усилившимися выделениями.
Для острого процесса характерно также небольшое повышение температуры, слабость, ухудшение общего самочувствия.
Если вы заметите хотя бы один из этих симптомов, обращайтесь к врачу как можно раньше. Специалист вас осмотрит и назначит необходимые исследования.
Источники и возбудители
В зависимости от причины, спровоцировавшей заболевание, цервициты делятся на следующие виды:
- специфический: вызывается половыми инфекциями: хламидиями, микоплазмами, трихомонадами, гонококками, вирусами (герпес, ВПЧ);
- бактериальный: развивается вследствие изменений естественной микрофлоры влагалища, в результате чего активизируются неспецифические патогенные микроорганизмы: стафилококк, стрептококк, грибки, кишечная палочка;
- травматический: может быть вызван повреждениями шейки в процессе родов, абортов, выскабливаний;
- атрофический: часто является следствием характерных изменений эпителия слизистой в период менопаузы;
- аллергический: основная причина – аллергия на спермицидные средства и латекс, применяемый при изготовлении презервативов.
У каждой разновидности цервицита шейки матки симптомы могут иметь свой специфический характер. Установить полную картину этого заболевания может только врач после осмотра и получения результатов диагностики.
Острый цервицит
Первыми признаками острого воспаления шейки матки, как правило, становятся обильные выделения и боли в пояснице, крестце или нижней части живота. Иногда при этом повышается температура тела. Особенности воспалительного процесса зависят от вида возбудителя заболевания.
При остром цервиците в мазке обнаруживаются высокое количество лейкоцитов и клетки плоского эпителия с признаками дистрофии. Для определения вида патогенных микроорганизмов, которые вызвали воспаление, проводят бактериологическое исследование. По его результатам назначают противовоспалительную терапию.
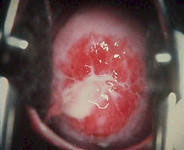
При острой стадии воспаления во время проведения кольпоскопии на покрасневшей, отечной слизистой оболочке шейки матки можно заметить атипичные, как бы надорванные сосуды, которые иногда кровоточат. В отдельных случаях требуется проведение дифференциального диагноза (с раком шейки матки). На практике такая картина встречается нечасто. Обычно пациентки приходят к нам с хроническими цервицитами.
Атрофический цервицит
На фоне угасания половой функции и вызванного этим дефицита эстрогенов во влагалищном эпителии начинаются изменения: он истончается, становится суше. Кроме того, снижается кислотность среды, ослабевают защитные функции внутренней микрофлоры. Это приводит к риску развития разного рода воспалений, в частности, возникновению атрофического цервицита.
При этом виде заболевания наблюдается несколько иная кольпоскопическая картина:
- Слизистая истончена, имеет бледно-розовую окраску, на ней заметны просвечивающие петехиальные сосуды (с точечными кровоизлияниями).
- При небольшом нажатии сосуды начинают кровоточить.
Если у пациентки наблюдаются признаки атрофического цервицита шейки матки, лечение всегда включает заместительную гормонотерапию. Этот метод помогает приостановить процессы атрофии в клетках, восстановить функцию слизистых оболочек.
Хронический цервицит
Если острый процесс не лечить, то заболевание через месяц принимает хроническую форму. При этом у женщины может возникнуть ощущение, что «все прошло»: выделения стали меньше или исчезли совсем, боли утихли. К нам часто приходят такие пациентки. После детального опроса удается выяснить, что какое-то время назад явно имел место острый цервицит, лечение которого женщина назначила себе сама. Результат: болезнь не ушла, а затаилась, и при первом «удобном» случае дала о себе знать. Таким случаем могут стать ослабление иммунитета, переутомление, стресс. Опять появляются выделения, раздражение половых органов, иногда возникает жжение при мочеиспускании.
Шейка матки при застарелом воспалении выглядит гиперемированной, несколько отечной и утолщенной. Иногда врач обнаруживает хронический цервицит при беременности, и тогда главной задачей становится выбор такой тактики лечения, которая снизит риск прерывания беременности, но не повредит плоду.
Диагностика
Врач обнаруживает визуальные признаки цервицита уже во время осмотра. Для уточнения диагноза проводят кольпоскопию. Если развился цервицит, во время исследования наблюдается следующая картина:
- Явно выражена гиперемия слизистой шейки матки (имеются участки покраснений).
- Заметны точечные вкрапления или красноватые пятна с нечеткими очертаниями, которые после смачивания раствором уксуса бледнеют и становятся более четкими.
- Видны различной формы пятна, выступающие над поверхностью окружающей ткани.
- Обнаруживаются покраснения вокруг цервикального канала и небольшое выпячивание слизистой.
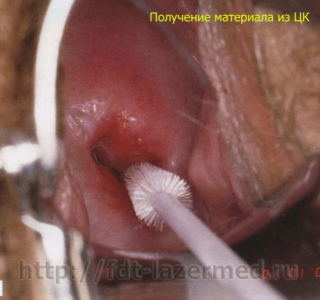
В дополнение к кольпоскопии для дифференцированной диагностики цервицита применяют гистологический и цитологический методы исследования. Как правило, перед проведением «Пап»-теста и биопсии назначается противовоспалительная терапия. Цель: повысить достоверность результатов диагностики, чтобы не пропустить начало мутации клеток.
Лечение цервицита
Частые последствия цервицита – эрозия шейки матки, распространение инфекции на внутренние органы, переход заболевания в затяжную форму. Единственный способ избежать этого – лечить заболевание при проявлении первых признаков.
Схему лечения врач составляет сразу после получения результатов анализов. Из наружных методов применяют обработку пораженной области зеленкой, перекисью водорода, раствором нитрата серебра. Антибиотики подбирают в соответствии с чувствительностью к ним болезнетворных микроорганизмов.
При хроническом течении назначают комплекс витаминов и иммуноукрепляющих средств. Если заболевание вызвано вирусами, в терапевтическую схему включают противовирусные препараты и цитостатики.
Если вы заподозрили у себя цервицит, народные средства применять, тем более самостоятельно, не стоит. Врач может назначить вам спринцевания лекарственными отварами, но лишь в качестве вспомогательного вида лечения, дополняющего комплекс основных мер.
В нашей клинике для борьбы с цервицитом эффективно применяют лазерный метод и радиоволновую терапию. При наличии специфических инфекций одновременно лечение должен проходить и партнер.
Критерий излечения – исчезновение внешних признаков, «чистые» анализы мазков. Результат контролируется через одну и три недели после завершения курса терапии.
Чтобы не ставить под угрозу свое здоровье, следует вовремя лечить инфекционные заболевания. А для их обнаружения – ежегодно посещать гинеколога и при появлении настораживающих симптомов сразу же записываться на прием. В нашем Центре вам всегда окажут комплексную помощь при любых видах патологий, применяя при этом новейшие методы диагностики и лечения. Приходите к нам для профилактических осмотров и при наличии возможных признаков цервицита – доверьте свое здоровье опытным врачам.